La tendencia en aumento destaca la necesidad de mantener una vigilancia sostenida y fortalecer las estrategias de prevención, especialmente en zonas con antecedentes epidemiológicos.
Se confirmaron más de 200 casos de Botulismo del lactante en Argentina: qué es y cómo tratarlo Se confirmaron más de 200 casos de Botulismo del lactante en Argentina: qué es y cómo tratarlo
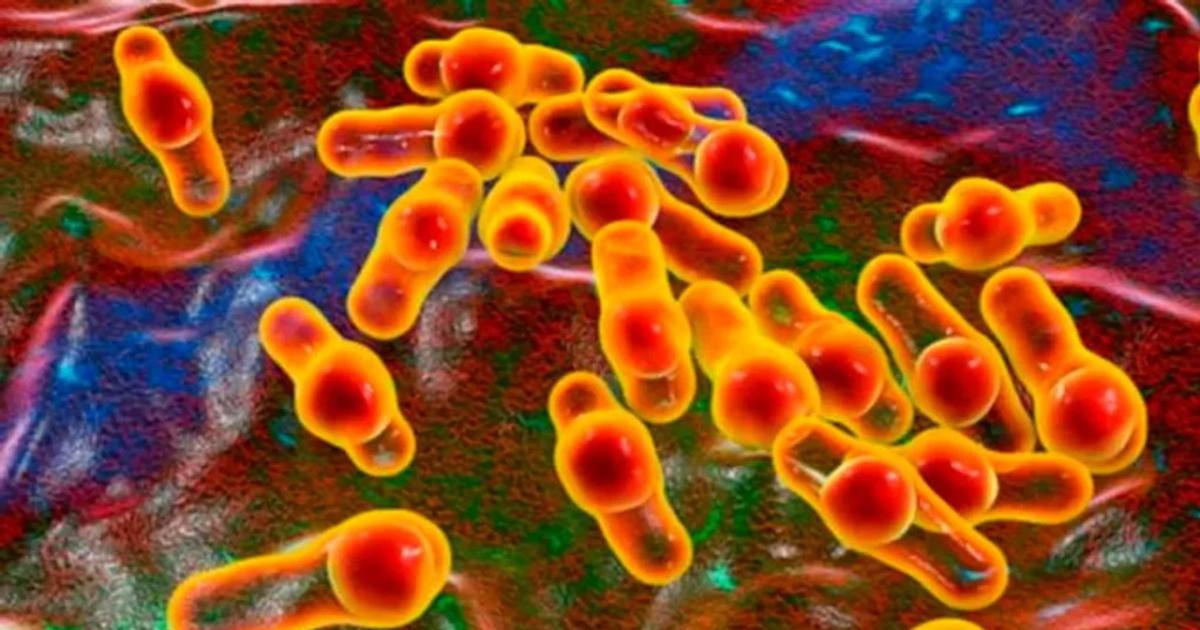
El botulismo es una enfermedad paralizante causada por neurotoxinas secretadas por una bacteria formadora de esporas que habita en suelos vírgenes y cultivados y en sedimentos marinos y lacustres.
Según un informe del Boletín Epidemiológico Nacional (BEN) al que accedió la Agencia Noticias Argentinas, se divide en tres tipos según su origen de contagio: el botulismo alimentario causado por el consumo de alimentos contaminados, el botulismo por heridas causado por el ingreso de la bacteria al cuerpo a través de lesiones, y el botulismo del lactante, producido por la ingesta de esporas.
También te puede interesar:
En tanto, en el citado escrito se indicó que entre el 1°de enero de 2019 y 31 de diciembre de 2025, con información notificada hasta el día 26 de enero de 2026, se confirmaron 211 casos de botulismo del lactante en Argentina, de un total de 446 notificados como sospechosos.
Además, se señaló que, a partir de 2021, se comienza a observar una tendencia al aumento, con valores crecientes en los años subsiguientes: en 2023 se confirmaron 37 casos; en 2024, 33 casos y en 2025, 44 casos. En el análisis regional, se observa que el 80% de los confirmados se distribuyeron, de manera proporcional, entre las regiones Centro (30%), Sur (28%) y Cuyo (21%).
El 93% de los casos de todo el período correspondió a niños de hasta un año de vida, el 6% se registró en bebés de hasta 28 días y el 1% restante correspondió a un niño de entre 13 y 24 meses. Dentro del grupo de posneonatos, el 77% correspondió a lactantes menores de 6 meses, con edades comprendidas entre las 5 y las 24 semanas y la edad promedio fue de 17 semanas. Respecto de la evolución clínica, no se registraron fallecimientos entre los casos confirmados durante el período analizado.
La tendencia en aumento registrada a partir de 2021 destaca la necesidad de mantener una vigilancia sostenida y fortalecer las estrategias de prevención, especialmente en zonas con antecedentes epidemiológicos.
Tratamiento
El tratamiento debe realizarse de forma urgente en un hospital, y generalmente incluye:
1. Inmunoglobulina específica (antitoxina)
Se administra inmunoglobulina humana contra la toxina botulínica (BIG-IV).
Neutraliza la toxina que aún no se ha unido a las terminaciones nerviosas.
Cuanto antes se administre, mejor es el pronóstico.
Reduce el tiempo de internación y la necesidad de asistencia respiratoria.
2. Soporte respiratorio
Algunos bebés pueden presentar debilidad muscular que afecta la respiración.
Puede requerirse oxígeno suplementario o asistencia respiratoria mecánica en casos graves.
El monitoreo en terapia intensiva pediátrica es frecuente.
3. Soporte nutricional
Debido a la dificultad para succionar y tragar, puede ser necesaria:
Alimentación por sonda nasogástrica.
Control estricto de hidratación.
4. Cuidados generales
Control neurológico.
Prevención de infecciones asociadas a la internación.
Seguimiento pediátrico posterior al alta.
¿Se usan antibióticos?
En general no se recomiendan antibióticos, ya que al destruir la bacteria podrían liberar más toxina en el intestino.
Pronóstico
Con tratamiento oportuno:
La mayoría de los bebés se recupera completamente.
La recuperación puede ser lenta (semanas o meses).
La mortalidad es baja cuando el diagnóstico y manejo son adecuados.
Prevención
No dar miel a menores de 1 año, ya que puede contener esporas de la bacteria.
Mantener adecuada higiene en el entorno del bebé.